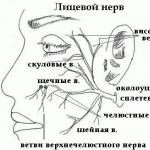
माइलोमा: लक्षण, उपचार विधियों और निदान। माइलोमा और इसका निदान
माइलोमा बी-लिम्फोसाइट प्रणाली का एक ट्यूमर है (कोशिकाएं जो प्रतिरक्षा कार्यों को निष्पादित करती हैं)।
माइलोमा (एकाधिक माइलोमा) प्लाज्मा कोशिकाओं के ट्यूमर अपघटन द्वारा विशेषता है। बीमारी आमतौर पर बुजुर्गों में प्रकट होती है, 40 साल से कम उम्र के बीमारी के मामले दुर्लभ होते हैं। पुरुष अक्सर बीमार पड़ते हैं।
बीमारी के कारण अज्ञात हैं।
माइलोमा के प्रकटीकरण
माइलोमा लंबे समय तक असम्बद्ध हो सकता है, केवल सामान्य रक्त परीक्षण में ईएसआर में वृद्धि के साथ। भविष्य में, कमजोरी, वजन घटाने, हड्डी का दर्द होता है। बाहरी अभिव्यक्तियां हड्डियों, क्षतिग्रस्त प्रतिरक्षा, गुर्दे में परिवर्तन, एनीमिया, रक्त चिपचिपाहट में वृद्धि का परिणाम हो सकती हैं।
हड्डी का दर्द माइलोमा का सबसे आम संकेत है और लगभग 70% रोगियों में उल्लेख किया जाता है। पीड़ा रीढ़ और पसलियों में स्थानीयकृत होती है, मुख्य रूप से आंदोलन के दौरान दिखाई देती है। निरंतर स्थानीय पीड़ा आमतौर पर फ्रैक्चर इंगित करती है। माइलोमा में हड्डी का विनाश ट्यूमर क्लोन के विकास के कारण होता है। हड्डियों को तोड़ने से हड्डियों से कैल्शियम के संयोजन और जटिलताओं के विकास (मतली, उल्टी, उनींदापन, कोमा) होता है। कशेरुका के सेडेशन रीढ़ की हड्डी के संपीड़न के संकेतों की उपस्थिति का कारण बनता है। Roentgenograms पर, या तो हड्डी के ऊतक या आम के घाव ऑस्टियोपोरोसिस.
माइलोमा का लगातार संकेत कम प्रतिरक्षा प्रणाली के प्रदर्शन के कारण रोगियों की संक्रमण की संवेदनशीलता है। आधे से ज्यादा मरीजों में गुर्दे की क्षति देखी जाती है।
वृद्धि हुई रक्त चिपचिपापन स्नायविक लक्षण का कारण बनता है: सिर दर्द , थकान, खराब दृष्टि, आंख की रेटिना को नुकसान। कुछ रोगियों को हाथों और पैरों में झुकाव, "हंसबंप", धुंधलापन की भावना होती है।
रोग की प्रारंभिक अवस्था में रक्त परिवर्तन अनुपस्थित हो सकती है, लेकिन रोगियों के 70% में विकास की प्रक्रिया के साथ बढ़ ट्यूमर कोशिकाओं के अस्थि मज्जा प्रतिस्थापन और ट्यूमर hemopoietic कारकों के निषेध के साथ जुड़े एनीमिया का विकास। कभी कभी एनीमिया रोग की प्रारंभिक और मुख्य अभिव्यक्ति है।
माइलोमा का एक क्लासिक लक्षण भी तेज और स्थिर है ईएसआर में वृद्धि हुई , कभी-कभी 80-90 मिमी / एच तक। ल्यूकोसाइट्स की संख्या और ल्यूकोसाइट फॉर्मूला रोग की विस्तृत तस्वीर के साथ बहुत परिवर्तनीय, ल्यूकोसाइट्स की संख्या को कम करना संभव है ( न्युट्रोफिल), कभी-कभी रक्त में माइलोमा कोशिकाओं का पता लगाया जा सकता है।
निदान
मज्जा punctate की साइटोलॉजिकल तस्वीर प्लाज्मा (माइलोमा) कोशिकाओं के 10% से अधिक की उपस्थिति से विशेषता है, जो संरचनात्मक विशेषताओं की एक महान विविधता से प्रतिष्ठित हैं; Plasmablasts जैसे एटिप्लिक कोशिकाएं माइलोमा के लिए सबसे विशिष्ट हैं।
माइलोमा के लक्षणों का क्लासिक ट्रायड एक अस्थि मज्जा प्लास्मोसाइटोसिस (\u003e 10%), एक सीरम या मूत्र एम-घटक, और ऑस्टियोलाइटिक घाव है। पहले दो लक्षणों की पहचान करते समय निदान को विश्वसनीय माना जा सकता है।
हड्डियों में एक्स-रे परिवर्तन अतिरिक्त महत्व के हैं। एक अपवाद extramedullary myeloma है, जो अक्सर nasopharynx और paranasal साइनस के लिम्फोइड ऊतक शामिल है।
माइलोमा का उपचार
उपचार और उसके दायरे की पसंद प्रक्रिया के चरण (प्रसार) पर निर्भर करती है। माइलोमा के साथ 10% रोगियों में, बीमारी की धीमी प्रगति कई सालों से देखी गई है, शायद ही कभी एंटीट्यूमर थेरेपी की आवश्यकता होती है। अकेले दुबला प्लास्मेसिटोमा और एक्स्ट्रामेडुलरी माइलोमा वाले मरीजों में, रेडियल स्थानीय थेरेपी प्रभावी है। 1 ए और 11 ए चरणों वाले रोगियों में प्रतीक्षारत रणनीति की सिफारिश की जाती है, क्योंकि उनमें से कुछ रोग के धीरे-धीरे विकासशील रूप विकसित कर सकते हैं।
ट्यूमर द्रव्यमान (दर्दनाक सिंड्रोम, एनीमिया की घटना) की वृद्धि के लक्षणों पर यह साइटोस्टैटिक्स की आवश्यक नियुक्ति है। मानक उपचार लागू करना है
- मेल्फ़लन (8 मिलीग्राम / एम 2),
- साइक्लोफॉस्फामाइड (प्रति दिन 200 मिलीग्राम / एम 2),
- प्रत्येक 4-6 सप्ताह 4-7 दिनों के लिए prednisolone (25-60 मिलीग्राम / एम 2 प्रति दिन) के साथ संयोजन में क्लोरबूटिन (8 मिलीग्राम / एम 2 प्रति दिन)।
इन दवाओं का उपयोग करते समय प्रभाव लगभग समान होता है, क्रॉस प्रतिरोध विकसित करना संभव है। उपचार की संवेदनशीलता के साथ, आमतौर पर हड्डियों में दर्द में कमी, रक्त में कैल्शियम के स्तर में कमी, स्तर में वृद्धि रक्त में हीमोग्लोबिन ; सीरम एम-घटक स्तर में कमी ट्यूमर द्रव्यमान में कमी के अनुपात में उपचार शुरू होने के 4-6 सप्ताह बाद होती है। उपचार के समय पर कोई आम सहमति नहीं है, लेकिन एक नियम के रूप में, यह प्रभावशीलता के अधीन कम से कम 1-2 साल तक जारी रहता है।
साइटोस्टैटिक थेरेपी के अलावा, जटिलताओं को रोकने के लिए उपचार किया जाता है। रक्त में कैल्शियम के ऊंचे स्तर को कम करने और रोकने के लिए ग्लूकोकोर्टिकोइड्स का उपयोग भरपूर मात्रा में पीने के साथ किया जाता है। ऑस्टियोपोरोसिस को कम करने के लिए, विटामिन क्षति को रोकने के लिए विटामिन डी, कैल्शियम और एंड्रोजन की दवाएं लिखें - पर्याप्त पीने के नियम के साथ एलोपुरिनोल। विकास के मामले में तीव्र गुर्दे की विफलता हेमोडायलिसिस के साथ प्लास्पाफेरेसिस का उपयोग करें। plasmapheresis रक्त चिपचिपापन के सिंड्रोम में पसंद का साधन हो सकता है। रेडियोथेरेपी के प्रभाव में हड्डियों में गंभीर दर्द कम हो सकता है।
दृष्टिकोण
आधुनिक उपचार उपचार के बिना 1-2 साल के बजाय औसत 4 साल तक माइलोमा के रोगियों के जीवन को बढ़ाता है। जीवन प्रत्याशा काफी हद तक साइटोस्टैटिक एजेंटों के इलाज के प्रति संवेदनशीलता पर निर्भर करती है, उपचार के लिए प्राथमिक प्रतिरोध वाले मरीजों की औसत जीवित रहने की दर एक वर्ष से भी कम है। साइटोस्टैटिक एजेंटों के साथ लंबे समय तक इलाज के साथ, तीव्र ल्यूकेमिया के मामलों (लगभग 2-5%) विकसित होते हैं, इलाज न किए गए रोगियों में शायद ही कभी तीव्र ल्यूकेमिया विकसित होता है।
रोगियों की जीवन प्रत्याशा उस मंच पर निर्भर करती है जिस पर ट्यूमर का निदान होता है। मृत्यु के कारण माइलोमा, माननीय विफलता की प्रगति हो सकती है, पूति , कुछ रोगी मर जाते हैं मायोकार्डियल इंफार्क्शन , स्ट्रोक और अन्य कारणों से।
माइलोमा (माइलोमा, प्लास्मेसिटोमा) एक ऑन्कोलॉजिकल बीमारी है जिसमें मानव अस्थि मज्जा प्रभावित होता है। ट्यूमर प्लाज्मा कोशिकाओं से मिलोमा कोशिकाओं में परिवर्तित होता है। जब अस्थि मज्जा प्रभावित होता है, तो सभी कोशिकाओं को परिवर्तित किया जा सकता है। अपघटन कोशिकाएं हड्डियों से रक्त में नहीं मिलती हैं, लेकिन वे विशिष्ट प्रोटीन को छिड़कती हैं जो शरीर के ऊतकों में जमा होती हैं और इसके कार्यकलाप को बाधित करती हैं। वर्तमान में, यह बिल्कुल स्थापित नहीं है कि क्यों मायलोमा विकसित हो सकता है। पैथोलॉजी के लक्षण: हड्डियों की कोमलता और फ्रैक्चर, खराब रक्त थकावट। माइलोमा के शुरुआती चरणों में, लक्षण अनुपस्थित हो सकते हैं। एक्स-रे परीक्षा या प्रयोगशाला मूत्र परीक्षण के दौरान मौका से बीमारी का पता लगाया जा सकता है।
माइलोमा का उपचार और निदान उस चरण पर निर्भर करता है जिस पर रोग का पता चला है। लोक उपचार का उपयोग कर रोग का इलाज करने के लिए। औषधीय पौधों के आधार पर सामान्य पुनर्स्थापनात्मक थेरेपी का संचालन, साथ ही जहरीले पौधों के आधार पर दवाओं के साथ उपचार जो कैंसर कोशिकाओं के विभाजन को रोकते हैं। इस तरह के थेरेपी शरीर पर एक जटिल सकारात्मक प्रभाव डालती है और गंभीर साइड इफेक्ट्स का कारण नहीं बनती है।
माइलोमा क्या है?
 माइलोमा किस्मों में से एक है। यह घातक neoplasm, जो एक व्यक्ति के अस्थि मज्जा में विकसित होता है। ज्यादातर हड्डियों में ट्यूमर को स्थानीय हड्डियों में स्थानांतरित किया जाता है।
माइलोमा किस्मों में से एक है। यह घातक neoplasm, जो एक व्यक्ति के अस्थि मज्जा में विकसित होता है। ज्यादातर हड्डियों में ट्यूमर को स्थानीय हड्डियों में स्थानांतरित किया जाता है।
इस बीमारी के साथ, प्लास्माटोसाइट्स मायलोमा कोशिकाओं में गिरावट आती है। जैसे ही ट्यूमर विकसित होता है, सभी प्लास्मोसाइट्स पुन: उत्पन्न हो सकते हैं।
प्लास्मोसाइट्स ल्यूकोसाइट कोशिकाएं हैं, जिनमें से मुख्य कार्य इम्यूनोग्लोबुलिन का संश्लेषण है - मानव प्रतिरक्षा प्रोटीन। प्लास्मोसाइट्स बी-लिम्फोसाइट्स से बने होते हैं और इन्हें लाल अस्थि मज्जा, लिम्फ नोड्स, आंत के लिम्फोइड ऊतक में स्थानांतरित किया जाता है। अस्थि मज्जा में, इन कोशिकाओं कोशिकाओं की कुल संख्या का 5% के लिए खाते हैं। यदि उनकी संख्या 10% से अधिक है, तो इस स्थिति को पहले से ही पैथोलॉजी माना जाता है।
यदि प्लास्मेसीटी की परिपक्वता के दौरान एक खराबी होती है, तो एक माइलोमा सेल इससे बना सकता है। यह विभाजन जारी है, जो ट्यूमर के गठन की ओर जाता है। माइलोमा में एक या एकाधिक चरित्र हो सकता है।
इस प्रकार के रक्त कैंसर के साथ, अपरिवर्तित कोशिकाएं हड्डियों को नहीं छोड़ती हैं, और वे रक्त में नहीं मिल पाती हैं। हालांकि, वे पैराप्रोटीन नामक प्रोटीन का उत्पादन करते हैं, जो एक रोगजनक रूप से संशोधित इम्यूनोग्लोबुलिन है जो अपने कार्यों को करने में असमर्थ है। इस प्रोटीन को मानव शरीर के विभिन्न ऊतकों में एमिलाइड के रूप में जमा किया जा सकता है, जो अंगों के सामान्य कामकाज को बाधित करता है। इस तरह के जमा गुर्दे, दिल, जोड़ों के ऊतकों में उल्लेख किया जाता है। यह प्रोटीन रक्त के प्रयोगशाला अध्ययन में पाया जा सकता है।
पैराप्रोटीन के अलावा, माइलोमा कोशिकाएं एक विशिष्ट साइटोकिन प्रोटीन को संश्लेषित करती हैं जो कई कार्यों को निष्पादित करती है:
- ट्यूमर कोशिकाओं के विभाजन की दर बढ़ जाती है;
- प्रतिरक्षा को कम करता है;
- ऑस्टियोक्लास्ट्स के सक्रियण का कारण बनता है - हड्डियों की विशेष कोशिकाएं जो हड्डी और कार्टिलाजिनस ऊतक को नष्ट करती हैं;
- हेपेटोसाइट्स के विभाजन को उत्तेजित करता है, जो रक्त के थक्के के लिए जिम्मेदार प्रथ्रोम्बिन के संश्लेषण का उल्लंघन करता है;
- फाइब्रोबलास्ट्स की वृद्धि में वृद्धि, फाइब्रिन और इलास्टिन को संश्लेषित करना, रक्त की चिपचिपापन में वृद्धि;
- प्रोटीन चयापचय को प्रभावित करता है, जिससे किडनी ऊतक की हार होती है।
आम तौर पर, ऑस्टियोसाइट्स पुरानी हड्डी कोशिकाओं को नष्ट करने और हड्डी के ऊतक को अद्यतन करने के लिए काम करते हैं। हालांकि, माइलोमा के साथ, यह प्रक्रिया प्रकृति में रोगजनक हो जाती है, और हड्डियों में कई गुहा बनती हैं, उनकी शक्ति टूट जाती है।

माइलोमा क्यों विकसित होता है?
वर्तमान में, यह ज्ञात नहीं है कि पैथोलॉजिकल प्रक्रिया की शुरुआत किस प्रकार ट्रिगर करती है। ऐसा माना जाता है कि रोग संबंधी रक्त रोगों के आनुवांशिक पूर्वाग्रह रोग के विकास में एक महत्वपूर्ण भूमिका निभाता है। परिवार के इतिहास में बीमार पड़ने वाले 15% लोगों में ल्यूकेमिया के मामले थे। प्लास्मोसाइट कोशिका की परिपक्वता प्रक्रिया के लिए जिम्मेदार जीन के उत्परिवर्तन के कारण ऐसी बीमारियां उत्पन्न होती हैं।
बीमारी अक्सर 50 साल की उम्र के बाद पुरुषों में विकसित होती है। महिलाएं माइलोमा से बहुत कम होती हैं। बीमार लोगों में से केवल 1% 40 साल से कम उम्र के हैं। 50 वर्ष से अधिक उम्र के लोग अधिक कमजोर होते हैं, क्योंकि उन्होंने प्रतिरक्षा कम कर दी है। सामान्य स्थिति में, शरीर की अपनी रक्षा अपरिवर्तित कोशिकाओं को नष्ट कर देती है।
माइलोमा अक्सर चयापचय विकार वाले लोगों में होता है, विशेष रूप से मोटापे के साथ। इस स्थिति में प्रतिरक्षा में कमी भी होती है।
ऐसा माना जाता है कि रेडियोधर्मी विकिरण एक ऑन्कोलॉजिकल प्रक्रिया की शुरुआत को उत्तेजित कर सकता है। माइलोमा चेरनोबिल दुर्घटना के तरल पदार्थों के साथ-साथ कैंसर के अन्य रूपों के उपचार के लिए विकिरण चिकित्सा के बाद लोगों में पाया गया था। कुछ रासायनिक पदार्थों में भी एक उत्परिवर्ती प्रभाव होता है। शरीर के लंबे समय तक नशा कोशिकाओं में उत्परिवर्तन पैदा कर सकता है और कैंसर की शुरुआत को ट्रिगर कर सकता है।
रोग के लक्षण
रोग बहुत धीरे-धीरे विकसित होता है। गठन के बाद माइलोमा के पहले लक्षण लक्षण लंबे समय (20-30 साल तक) के बाद प्रकट होते हैं और माइलोमा कोशिकाओं का विभाजन शुरू होता है। हालांकि, उचित उपचार के बिना माइलोमा रोगी की मौत की ओर जाता है।
जब बीमारी विकसित होती है, तो हड्डी के ऊतक और गुर्दे क्षतिग्रस्त हो जाते हैं और प्रतिरक्षा दबा दी जाती है। माइलोमा के विशिष्ट लक्षणों का विकास पैराप्रोटीन के संश्लेषण के कारण होता है। हालांकि, 10% मामलों में, ट्यूमर कोशिकाएं इस प्रोटीन का उत्पादन नहीं करती हैं, और यह रोग असम्बद्ध हो सकता है।
 माइलोमा के शुरुआती चरणों में, रोग के लक्षण अनुपस्थित हैं, क्योंकि कैंसर की कोशिकाएं अभी भी छोटी हैं, और वे शरीर को गंभीर नुकसान पहुंचाने में सक्षम नहीं हैं। हालांकि, जैसे ही ट्यूमर बढ़ता है, रोग के लक्षण भी बढ़ते हैं।
माइलोमा के शुरुआती चरणों में, रोग के लक्षण अनुपस्थित हैं, क्योंकि कैंसर की कोशिकाएं अभी भी छोटी हैं, और वे शरीर को गंभीर नुकसान पहुंचाने में सक्षम नहीं हैं। हालांकि, जैसे ही ट्यूमर बढ़ता है, रोग के लक्षण भी बढ़ते हैं।
माइलोमा के लक्षण:
- हड्डियों की दर्दनाकता।
माइलोमा कोशिकाओं द्वारा उत्पादित साइटोकिन्स ऑस्टियोक्लास्ट सक्रिय करते हैं। ये कोशिकाएं हड्डी के ऊतक को नष्ट करती हैं, जिससे दर्द दर्द होता है। यदि पेरीओस्टेम प्रभावित होता है तो दर्द बहुत बढ़ जाता है। - फ्रैक्चर की प्रवृत्ति।
ऑस्टियोक्लास्ट के बढ़ते कार्य के कारण, हड्डियां भंगुर हो जाती हैं और आसानी से टूट जाती हैं, भले ही उनके ऊपर भार नगण्य हो। रोगी में पसलियों, कशेरुका और श्रोणि हड्डियों, अंगों के फ्रैक्चर होते हैं। - जोड़ों, मांसपेशियों, दिल की सूजन।
अपरिपक्व कोशिकाएं पैराप्रोटीन के प्रोटीन को संश्लेषित करती हैं जो शरीर के ऊतकों में जमा होती हैं, जिससे उनके कामकाज में बाधा आती है और दर्द होता है। - अपरिपक्व प्रतिरक्षा।
अपरिवर्तित कोशिकाओं की संख्या में वृद्धि से अस्थि मज्जा में व्यवधान और सामान्य प्लाज्मा कोशिकाओं की संख्या में कमी आती है। नतीजतन, सामान्य immunoglobulins का उत्पादन कम हो गया है। यह स्थिति लंबे समय तक संक्रामक बीमारियों को विकसित करने की प्रवृत्ति में खुद को प्रकट करती है। एक व्यक्ति अक्सर बीमार होता है और शायद ही कभी ठीक हो सकता है। - कैल्शियम चयापचय का उल्लंघन।
हड्डी के ऊतक के विनाश से रक्त में कैल्शियम की एकाग्रता में वृद्धि होती है, और हाइपरक्लेसेमिया की स्थिति होती है। इस स्थिति के लक्षण: कब्ज और मतली, पेट दर्द, भावनात्मक विकार, मंदता, सामान्य कमजोरी, मूत्र की मात्रा में वृद्धि। - गुर्दे का उल्लंघन
हाइपरक्लेसेमिया के साथ, कैल्शियम लवण गुर्दे के ऊतकों में जमा होते हैं। पैरापोटिन्स को गुर्दे ट्यूबल में भी जमा किया जाता है। यह अंग की सामान्य कार्यप्रणाली को बाधित करता है, जिससे ऊतक अवक्रमण और फाइब्रोसिस होता है। मूत्र के बहिर्वाह का भी उल्लंघन है। इस मामले में गुर्दे की क्रिया में परेशानी एडीमा द्वारा प्रकट नहीं होती है और रक्तचाप में वृद्धि होती है। - एनीमिया।
अस्थि मज्जा की हार अन्य रक्त कोशिकाओं के संश्लेषण का उल्लंघन करती है, विशेष रूप से, लाल रक्त कोशिकाओं। इससे रक्त और ऑक्सीजन भुखमरी में हीमोग्लोबिन की एकाग्रता में कमी आती है। मस्तिष्क इस स्थिति से पहले पीड़ित है। यह स्थिति तेजी से थकान, उनींदापन, सिरदर्द और चक्कर आना द्वारा प्रकट होती है। मरीज सांस और tachycardia की कमी विकसित कर सकते हैं। त्वचा पीला है। - .
फाइब्रिन और इलास्टिन के संश्लेषण में वृद्धि रक्त की चिपचिपाहट बढ़ जाती है। इन स्थितियों के तहत, एरिथ्रोसाइट्स का आसंजन और थ्रोम्बी का गठन आसानी से होता है। साथ ही, अस्थि मज्जा में प्लेटलेट के उत्पादन में कमी से खून की थक्की, लंबे समय से खून बहने में कमी आती है। रोगी सहज रूप से नाक और जीवाश्म रक्तचाप विकसित कर सकता है, त्वचा पर चोट लगने आसानी से बनाई जाती है।
बीमारी का निदान
निदान मुश्किल हो सकता है, क्योंकि रोगजनक प्रक्रिया की शुरुआत में, माइलोमा के लक्षण लक्षण अनुपस्थित हैं। प्रारंभिक चरणों में माइलोमा निर्धारित करने के लिए केवल आकस्मिक रूप से रेडियोग्राफिक अध्ययन दर्ज कर सकते हैं।
ज्यादातर मामलों में, बीमारी का निदान किया जाता है, जब हड्डियों की नाजुकता के कारण, एक व्यक्ति में फ्रैक्चर होते हैं। हड्डी के ऊतक की एक्स-रे परीक्षा माइलोमा पैटर्न के लिए एक विशेषता दिखाती है।
सटीक निदान के लिए, निम्नलिखित प्रक्रियाएं की जाती हैं:

माइलोमा का उपचार
 माइलोमा के लिए एक लोक उपचार है। लोक विधियों को दो वर्गों में बांटा गया है:
माइलोमा के लिए एक लोक उपचार है। लोक विधियों को दो वर्गों में बांटा गया है:
- ट्यूमर कोशिकाओं के विभाजन को धीमा करने वाली दवाएं लेना।
थेरेपी अल्कोलोइड युक्त जहरीले पौधों के आधार पर औषधि लेने पर आधारित है, और कीमोथेरेपी का एक एनालॉग है। इस तरह के उपचार की तैयारी और प्रशासन में सावधान रहना जरूरी है, क्योंकि खुराक में वृद्धि गंभीर जहरीली और मरीज़ की मौत भी हो सकती है। - मानव स्वास्थ्य की स्थिति में सुधार करने वाले धन की रिसेप्शन।
औषधीय जड़ी बूटियों के साथ थेरेपी का उद्देश्य रोग के लक्षणों को कम करना और प्रतिरक्षा को मजबूत करना है। इस तरह के उपचार से बीमारी को हराने में मदद नहीं मिलेगी, लेकिन रोगी की गुणवत्ता और जीवन प्रत्याशा में सुधार होगा।
पहले और दूसरे प्रकार के जटिल का उपयोग करने की अनुशंसा की जाती है। जहरीले पौधों के आधार पर दवाइयों को पीने के लिए पाठ्यक्रम की आवश्यकता होती है, और पाठ्यक्रम के अंत में आपको ब्रेक लेने की आवश्यकता होती है। पुनर्स्थापनात्मक दवाओं की रिसेप्शन दो सप्ताह से एक महीने तक चलती है। इसके बाद, आपको उपकरण को बदलने की जरूरत है, अन्यथा आदत विकसित होगी, और उपचार प्रभाव खो जाएगा।
जहरीले पौधों के साथ थेरेपी:

सामान्य कैंसर विरोधी कैंसर:

यह चिकित्सा और पोषण में महत्वपूर्ण है। चूंकि रोगी ने प्रोटीन चयापचय और गुर्दे की क्रिया को प्रभावित किया है, इसलिए प्रोटीन सेवन को कम करने की सिफारिश की जाती है। प्रोटीन की दैनिक मात्रा 60 ग्राम से अधिक नहीं होनी चाहिए। न केवल मांस की खपत, बल्कि फलियां और पागल, डेयरी उत्पादों और अंडों को कम करें।
रोगी का पोषण विटामिन, खनिजों, असंतृप्त फैटी एसिड में एक विविध और समृद्ध होना चाहिए। भोजन मुख्य रूप से शाकाहारी होना चाहिए। पशु वसा के बजाय, वनस्पति तेल का उपभोग करने की सिफारिश की जाती है।
निदान और रोकथाम
रोग धीरे-धीरे विकसित होता है, लेकिन काफी गंभीर है। पूर्ण वसूली बेहद दुर्लभ है। इसके अलावा, पूर्वानुमान उस चरण पर निर्भर करता है जिस पर माइलोमा का पता चला है। प्रारंभिक चरणों में निदान एक स्थिर छूट प्राप्त कर सकते हैं। इस तरह की छूट की अवधि औसतन 2-4 साल है, कुछ मामलों में - 10 साल तक। उचित उपचार के साथ 2 साल की जीवित रहने की दर 90% रोगियों के लिए विशेषता है, और यह आंकड़ा कम हो गया है। थेरेपी के बिना, रोगी की जीवन प्रत्याशा 2 साल से अधिक नहीं है।
 माइलोमा में मृत्यु हेमोरेजिक या इस्कैमिक स्ट्रोक, मायोकार्डियल इंफार्क्शन, गुर्दे की विफलता, या शरीर को संक्रामक क्षति के परिणामस्वरूप होती है।
माइलोमा में मृत्यु हेमोरेजिक या इस्कैमिक स्ट्रोक, मायोकार्डियल इंफार्क्शन, गुर्दे की विफलता, या शरीर को संक्रामक क्षति के परिणामस्वरूप होती है।
यह कैंसर के प्रकारों में से एक है, जो अस्थि मज्जा के प्लाज्मा कोशिकाओं में शुरू होता है। प्लाज्मा कोशिकाएं शरीर को एंटीबॉडी बनाकर संक्रमण से लड़ने में मदद करती हैं।
माइलोमा में, प्लाज्मा कोशिकाएं परिवर्तन से गुजरती हैं, जो ऑन्कोलॉजिकल तत्वों के संचय का कारण बनती है। नतीजतन, घातक कोशिकाएं स्वस्थ कोशिकाओं को विस्थापित करती हैं और असामान्य प्रोटीन का उत्पादन करती हैं। उन्हें "मोनोक्लोनल" या "एम-प्रोटीन" कहा जाता है।
प्लाज्मा माइलोमा कोशिकाओं की कई आबादी जमा हो सकती है, जिससे टी.व्ही. "प्लाज़्मासाइटोमा"। वे मस्तिष्क के आस-पास की हड्डी के कठिन बाहरी खोल या छाल को कमजोर कर सकते हैं। कमजोर हड्डियों को पतला कर दिया जाता है, ऑस्टियोपोरोसिस और अन्य व्यवस्थित घावों की घटना में योगदान होता है।
माइलोमा: लक्षण और संकेत
लक्षण और माइलोमा के लक्षण रोग के चरण के आधार पर भिन्न हो सकते हैं। हालांकि, आम लक्षणों में शामिल हैं:
- रक्त में प्रोटीन में अस्पष्ट वृद्धि;
- देर से चरणों में, कुछ रोगियों को लाल रक्त कोशिकाओं के अपर्याप्त उत्पादन के कारण कमजोरी और एनीमिया का अनुभव होता है;
- उनकी संरचना के नुकसान के कारण हड्डियों और जोड़ों में दर्द;
- गुर्दे में अस्वास्थ्यकर एम प्रोटीन का संचय, जिसके परिणामस्वरूप गुर्दे की विफलता या उनके कार्य में कमी आई है;
- भाषा में वृद्धि हुई;
- दर्दनाक हड्डियों या लगातार फ्रैक्चर की भावना;
- खून बह रहा है और त्वचा की क्षति;
- अतिकैल्शियमरक्तता;
- रीढ़ की हड्डी का संपीड़न।
माइलोमा का निदान
कई मामलों में एकाधिक myeloma सामान्य परीक्षणों को पारित करते समय मौका मिलता है। कई परिस्थितियों में, डॉक्टर को विशिष्ट लक्षणों के आधार पर बीमारी पर संदेह हो सकता है।
माइलोमा के निदान में शामिल हैं:
बीमारी की पहचान करने के मुख्य तरीके टेस्ट और टेस्ट हैं।
अस्थि मज्जा कोशिकाओं की एक बायोप्सी, जो एक प्रक्रिया का प्रतिनिधित्व करती है जिसमें सेल नमूने आगे की जांच के लिए लिया जाता है। विशिष्ट परीक्षण चिकित्सकों को असामान्य संख्या और गुणसूत्रों (साइटोगेनेटिक परीक्षण) की उपस्थिति / अनुपस्थिति की जांच करने में सहायता करते हैं। विधि अस्थि मज्जा में कोशिकाओं की एकाग्रता और आक्रामक तत्वों की उपस्थिति का आकलन करने की अनुमति भी देती है।
विजुअलाइजेशन विधियों अस्थि मज्जा (एक्स-रे, कंप्यूटर या चुंबकीय अनुनाद इमेजिंग) को कंकाल की चोटों और परजीवी क्षति को निर्धारित करने के लिए अध्ययन।
माइलोमा: परीक्षण किए जाने के लिए
पर एकाधिक myeloma डॉक्टर स्वास्थ्य की सामान्य स्थिति की जांच करने और मंच को सटीक रूप से स्थापित करने के लिए परीक्षण निर्धारित करते हैं। इस अंत तक, निम्नलिखित परीक्षण निर्धारित किए गए हैं:
रक्त परीक्षण:
माइलोमा: उपचार
दुर्भाग्य से, कोई चिकित्सीय विधियां नहीं हैं जो पूरी तरह से माइलोमा के रोगी को ठीक कर सकती हैं। हालांकि, लक्षणों को कम करने और दीर्घायु बढ़ाने के तरीके हैं।
मानक उपचार में शामिल हैं:
- लक्षित थेरेपी
यह दवा उपचार, जो कैंसर कोशिकाओं में विशिष्ट विसंगतियों को खत्म करने पर केंद्रित है। विशेष रूप से, "बोर्टेज़ोमिब" और "करफिल्ज़ोमिब" की तैयारी प्रोटीन को तोड़ने वाले पदार्थों की क्रिया को अवरुद्ध करती है।
- जैविक चिकित्सा
यह कैंसर की कोशिकाओं से लड़ने में मदद के लिए शरीर की प्रतिरक्षा प्रणाली को सक्रिय करने के लिए विशेष दवाओं के उपयोग पर केंद्रित है। ज्ञात दवाएं जैसे "थैलिडोमाइड", "लेनलिडोमाइड" और "पोमालिडोमाइड"।
- कीमोथेरपी
इसका उद्देश्य माइलोमा की तेजी से बढ़ती कोशिकाओं के विनाश के उद्देश्य से है। इसके अलावा, स्टेम कोशिकाओं के प्रत्यारोपण से पहले केमोथेरेपीटिक दवाओं की उच्च खुराक का उपयोग किया जाता है।
- कॉर्टिकोस्टेरॉइड्स की रिसेप्शन
"प्रेडनीसोन" और "डेक्सैमेथेसोन" जैसे कॉर्टिकोस्टेरॉइड का सेवन सूजन से बचने के लिए शरीर की प्रतिरक्षा प्रणाली को नियंत्रित करता है।
- स्टेम सेल प्रत्यारोपण, यानी, एक स्वस्थ व्यक्ति के साथ रोगग्रस्त अस्थि मज्जा को बदलना।
- विकिरण चिकित्सा कुछ स्थितियों में
उदाहरण के लिए, जब असामान्य कोशिकाओं का संचय पता चला है, जो एक ट्यूमर (प्लास्मेसिटोमा) बनाता है, जो हड्डी को नष्ट कर देता है।
माइलोमा: पूर्वानुमान
माइलोमा का पूर्वानुमान रोगियों में औसत अस्तित्व की गणना के लिए अंतरराष्ट्रीय आवश्यकताओं को ध्यान में रखते हुए गणना की जाती है। औसत जीवित रहने की दर एक निश्चित समूह (केवल एक विशेष समय पर मृत्यु हो गई) में केवल आधा रोगियों के परिणामों के मूल्यांकन पर आधारित है। इसका मतलब है कि रोगियों का दूसरा आधा निर्दिष्ट रेखा से अधिक समय तक जीवित रह सकता है।
चरण 1 के लिए, औसत अस्तित्व 62 महीने है। दूसरे के लिए - 44, और तीसरे के लिए - 2 9।
दुर्भाग्यवश, दृष्टिकोण बहुत ही आरामदायक नहीं है। हालांकि, आधुनिक शोध रोगियों की जीवन प्रत्याशा को बढ़ाने पर केंद्रित है। लेकिन सवाल का सही जवाब: " माइलोमा को कैसे पराजित करें?"कोई भी दे सकता है।
- माइलोमा के लिए अतिसंवेदनशील कौन है
- माइलोमा के लक्षण
- निदान के तरीके
- माइलोमा का उपचार
- रक्त के माइलोमा की भविष्यवाणियां क्या हैं
मायलोमा रक्त या मायलोमा (प्लाज़्मासाइटोमा) - एक अस्थि मज्जा ट्यूमर द्रोह। यह रोग अस्थि मज्जा में निकलता है, जो पूरे शरीर में फैलता है। अस्थि रोग, भंगुर हड्डी में दर्द से प्रकट, ट्यूमर फ्लैट हड्डियों में प्रकट होता है। रोग का कारण निश्चित, बीमार लोग हैं, जो तेल उत्पादों के साथ संपर्क में एक लंबे समय के लिए विकिरण पड़ा है की मायलोमा रक्त के बहुमत में नहीं स्थापित किया गया है, एक प्रदूषित वातावरण में रहने वाले। लेकिन ये कारक केवल संयोग संकेत हो सकते हैं। मुख्य कारण यह है, शरीर के उम्र से संबंधित परिवर्तन कहा जा सकता है के रूप में 40 साल से कम आयु के लोगों को, लगभग एकाधिक myeloma से प्रभावित नहीं।
माइलोमा के लिए अतिसंवेदनशील कौन है
अस्थि मज्जा में मायलोमा कोशिकाओं की परिपक्वता की शुरुआत से किसी भी लक्षण के बिना 20-30 वर्षों जा सकते हैं। लेकिन जैसे ही रोग का पहला लक्षण के रूप में, तुरंत उपचार, 2 साल में मौत का संकेत के हिस्से के रूप शुरू करना चाहिए।
जो लोग रक्त के माइलोमा के लिए जोखिम में हैं:

- पुरुष यह रोग उस समय प्रकट हो सकता है जब पुरुष सेक्स हार्मोन कमजोर हो जाते हैं। महिलाओं में, रोग कम आम है।
- 50 से 70 साल और उससे ऊपर की आयु। इस समय, मानव शरीर कमजोर है, उन्मुक्ति कम हो जाती है और कैंसर की कोशिकाओं से लड़ने के लिए, इस कारण के लिए अधिक मुश्किल हो जाता है, रोगियों का केवल 1% युवा लोगों को कर रहे हैं।
- रोग आनुवंशिक रूप से संचरित किया जा सकता है। यह रक्त में जीन है, जो बी लसीकाकोशिकाओं की परिपक्वता के लिए जिम्मेदार है के उत्परिवर्तन पर निर्भर करता है।
- मोटापा। एक व्यक्ति को मोटापा, बिगड़ा चयापचय से पीड़ित है, और इस घातक कोशिकाओं की परिपक्वता के लिए एक प्रोत्साहन के रूप में सेवा कर सकते हैं।
- रेडियोधर्मी एक्सपोजर या विभिन्न विषाक्त पदार्थों के शरीर के लिए लंबे समय तक संपर्क। एक समय में प्लाज्मा सेल इन कारकों के प्रभाव में बनाई है जब सेल उत्परिवर्तन विकसित कर सकते हैं। और प्लाज्मासीट को एक माइलोमा सेल में बदल दिया जाता है, जो आगे बढ़ने लगता है।
सामग्री पर वापस
माइलोमा के लक्षण
जब plazmotsytome जोखिम गुर्दे, हड्डियां, प्रतिरक्षा। लक्षण रोग के चरण पर निर्भर करते हैं। 10% रोगियों में, रोग असम्बद्ध हो सकता है। कैंसर कोशिकाओं के विकास को बदलने और रोग के लक्षण के रूप में, कोशिकाओं paraproteins खून है, जो पूरे शरीर पर नकारात्मक प्रभाव पड़ में स्राव करते हैं।
बीमारी के लक्षण इस प्रकार हैं:
- हड्डियों में दर्द कैंसर की कोशिकाएं हड्डी के ऊतक में गुहा बनाती हैं। जब वे परेशान होते हैं, तो हड्डियों में दर्द होता है।
- रक्त से मुक्त पैथोलॉजिकल प्रोटीन, दिल, जोड़ों, मांसपेशियों में दर्द को उत्तेजित करते हैं।
- हड्डियों की Friability। तथ्य यह है कि हड्डी गुहा शून्य के रूप में होने के कारण, अस्थि ऊतक thins और भंगुर हो जाता है, इस कारण के लिए, लगातार भंग होते हैं। ऑस्टियोपोरोसिस, नहीं है एक व्यक्ति, लोड नहीं ले जा सकता किसी भी गलत आंदोलन होते हैं खंडित पसलियों, femurs, कशेरुकाओं के साथ के रूप में।
- शरीर की प्रतिरक्षा रक्षा को कम करना। अस्थि मज्जा कम ल्यूकोसाइट्स उत्पन्न करना शुरू करता है, जो प्रतिरक्षा के लिए जिम्मेदार होते हैं। द्वारा शरीर के कमजोर बैक्टीरियल रोगों शामिल हो सकते हैं: ब्रोंकाइटिस, तोंसिल्लितिस, ओटिटिस मीडिया, जिनमें से उपचार शरीर के कमजोर होने के कारण बहुत मुश्किल है।
- अतिकैल्शियमरक्तता। माइलोमा में हड्डी का ऊतक धीरे-धीरे नष्ट हो जाता है और बहुत सारे कैल्शियम रक्त में प्रवेश करना शुरू कर देते हैं। परिणामस्वरूप, रोगी कब्ज, उल्टी, पेट में दर्द, अक्सर पेशाब, कमजोरी, सुस्ती मनाया।
- माइलोमा नेफ्रोपैथी तब प्रकट होती है जब गुर्दे खराब काम करना शुरू करते हैं। शरीर में कैल्शियम का अधिकतर गुर्दे गुर्दे में रहता है और पत्थरों का निर्माण करता है। कैंसर कोशिकाएं सक्रिय रूप से प्रोटीन का उत्पादन शुरू करती हैं, वे गुर्दे में निस्पंदन पास करते हैं और वहां बस जाते हैं। इन कारणों से पेशाब का उल्लंघन होता है। लेकिन इस बीमारी के साथ कोई एडीमा नहीं है और दबाव बढ़ गया है।
- सांस, चक्कर आना, पीलापन, घबराहट, थकान की तकलीफ: यह एनीमिया और उसके सभी लक्षण प्रकट होता है।
- खून के थक्के का उल्लंघन। प्लाज्मा की बढ़ती चिपचिपाहट के साथ, रक्त बुरी तरह फैलता है, धमनियों में रक्त के थक्के दिखाई देते हैं। थ्रोम्बोसाइट्स का स्तर घटता है, जो नाक रक्तस्राव को उत्तेजित कर सकता है। यदि छोटे केशिकाएं क्षतिग्रस्त हो जाती हैं, तो त्वचा पर चोट लगती है।
सामग्री पर वापस
निदान के तरीके
 प्रारंभ में, डॉक्टर का आयोजन करता है रोगी के साथ एक बातचीत में पता चल रोग के कुछ लक्षण, कैसे शरीर है, जो एक मरीज, बुरी आदतों, कुछ दवाओं के लिए एलर्जी और इतने में एक पुरानी बीमारी है में गड़बड़ी कर रहे हैं देखते हैं कि। डी
प्रारंभ में, डॉक्टर का आयोजन करता है रोगी के साथ एक बातचीत में पता चल रोग के कुछ लक्षण, कैसे शरीर है, जो एक मरीज, बुरी आदतों, कुछ दवाओं के लिए एलर्जी और इतने में एक पुरानी बीमारी है में गड़बड़ी कर रहे हैं देखते हैं कि। डी
एक रोगी की जांच करते समय, एक डॉक्टर तुरंत माइलोमा पर संदेह कर सकता है, यहां उसके विशिष्ट संकेत हैं:
- हड्डियों और मांसपेशियों पर ट्यूमर।
- कम रक्त के थक्के के कारण, बवासीर मनाया जाता है।
- चेहरे की एक एनीमिक उपस्थिति।
- क्योंकि दिल अधिक बल के साथ काम करता है, एक तेज नाड़ी है।
इन लक्षणों के लिए, डॉक्टर सामान्य और जैव रासायनिक रक्त परीक्षण, माइलोग्राम, सामान्य मूत्र विश्लेषण, एक्स-रे या हड्डियों की गणना की गई टोमोग्राफी के लिए एक दिशा निर्धारित करता है।
रक्त का सामान्य विश्लेषण सुबह में खाली पेट पर किया जाता है, रक्त को उंगली से या नस से लिया जाता है। अगर किसी व्यक्ति के पास माइलोमा है, तो:
- ईएसआर बढ़ता है;
- लाल रक्त कोशिकाओं की संख्या कम कर देता है;
- प्लेटलेट्स में कमी आई;
- ल्यूकोसाइट्स, रेटिक्युलोसाइट्स, न्यूट्रोफिल की संख्या कम हो गई;
- मोनोसाइट्स का स्तर बढ़ता है;
- हीमोग्लोबिन का स्तर कम हो जाता है, प्लाज्मा कोशिकाएं रक्त में दिखाई देती हैं।
 बायोकेमिकल रक्त परीक्षण का उद्देश्य अंग के घाव को निर्धारित करना है। सुबह में नस से एक खाली पेट पर रक्त लिया जाता है। यदि कुल प्रोटीन में वृद्धि हुई है, तो एल्बमिन में कमी आई है, कैल्शियम, यूरिक एसिड, क्रिएटिनिन और यूरिया में वृद्धि हुई है, यह सब प्लास्मेसिटोमा की उपस्थिति को इंगित करता है।
बायोकेमिकल रक्त परीक्षण का उद्देश्य अंग के घाव को निर्धारित करना है। सुबह में नस से एक खाली पेट पर रक्त लिया जाता है। यदि कुल प्रोटीन में वृद्धि हुई है, तो एल्बमिन में कमी आई है, कैल्शियम, यूरिक एसिड, क्रिएटिनिन और यूरिया में वृद्धि हुई है, यह सब प्लास्मेसिटोमा की उपस्थिति को इंगित करता है।
माइलोग्राम (trepanobiopsy)। इस विश्लेषण का उद्देश्य अस्थि मज्जा की विशेषताओं का अध्ययन करना है। एक विशेष सुई का उपयोग करके, छाती के क्षेत्र में एक पंचर बनाया जाता है और अस्थि मज्जा का नमूना निकाला जाता है। अस्थि मज्जा कोशिका का अध्ययन माइक्रोस्कोप के नीचे आगे किया जाता है।
माइलोमा के मार्कर। यदि रक्त में पैराप्रोटीन पाए जाते हैं, जो स्वस्थ लोगों में नहीं मनाए जाते हैं, तो एक बीमारी होती है।
मूत्र का सामान्य विश्लेषण। स्नान करने या यौन अंगों को धोने के बाद सुबह में विश्लेषण किया जाता है। संकेत जो रक्त के माइलोमा की उपस्थिति को इंगित करते हैं:
- सापेक्ष घनत्व में वृद्धि;
- लाल रक्त कोशिकाओं की उपस्थिति;
- उच्च प्रोटीन एकाग्रता के मूत्र में उपस्थिति;
- मूत्र में सिलेंडर हैं;
- पैराप्रोटीन की उपस्थिति।
उन पर क्षतिग्रस्त क्षेत्रों की पहचान करने के लिए हड्डियों की एक्स-किरणें। सर्पिल विधि (एससीटी) द्वारा गणना की गई टोमोग्राफी अलग-अलग तरफ से एक वॉल्यूमेट्रिक एक्स-रे है, जिससे हड्डियों को नुकसान का विस्तार करना संभव हो जाता है।
माइलोमा क्रोनिक ल्यूकेमिया के रूपों में से एक है, यानी हेमेटोपोएटिक ऊतक का ट्यूमर है। यह पैराप्रोटीनेमिक हेमोब्लास्टोस के उपसमूह से भी संबंधित है। बीमारी के समानार्थी प्लास्मेसिटोमा, रुस्टित्स्की-काहलर की बीमारी हैं। यह अस्थि मज्जा की कोशिकाओं के ट्यूमर प्रजनन द्वारा विशेषता है - प्लास्मोसाइट्स - जो धीरे-धीरे हड्डियों को नष्ट कर देता है और इम्यूनोग्लोबुलिन के संश्लेषण में गड़बड़ी का कारण बनता है।
माइलोमा ल्यूकेमिया का लगभग आठवां हिस्सा है, यह मुख्य रूप से 45-65 साल के लोगों को प्रभावित करता है (हालांकि बीमारी के मामले हैं और कम उम्र में), पुरुष अक्सर पीड़ित होते हैं। हर साल 100 हजार में से 3-5 लोगों में इस रोगविज्ञान का निदान किया जाता है।
रोग विकास के कारण और तंत्र
रोग का कारण अज्ञात है। यह माना जाता है कि बीमारी का आधार कुछ वायरस है, जो सामान्य परिस्थितियों में किसी व्यक्ति को नुकसान नहीं पहुंचाता है, लेकिन केवल प्रतिकूल कारकों के प्रभाव में सक्रिय होता है।
उत्तेजक कारक:
- भौतिक: आयनकारी विकिरण, एक्स-रे;
- रासायनिक: औद्योगिक (पेंट और वार्निश सामग्री); दवाएं (सोना नमक, कुछ एंटीबायोटिक्स);
- जैविक: वायरल संक्रमण; आंत्र रोग; ; तनाव;
- कोई सर्जिकल हस्तक्षेप।
lymphoplasmacytic रोगाणु की अस्थि मज्जा में कोशिकाओं में मर्मज्ञ के प्रभाव के तहत असामान्य प्लाज्मा कोशिकाओं का गठन किया। धीरे-धीरे, वे रक्त कोशिकाओं के सामान्य अग्रदूतों को गुणा और विस्थापित करते हैं। नतीजतन, रक्त में एरिथ्रोसाइट्स, ल्यूकोसाइट्स और प्लेटलेट्स की कमी, या पैनसीप्टेनिया।
पैथोलॉजिकल प्लाज्मा कोशिकाएं उन पदार्थों को छोड़ती हैं जो हड्डी के ऊतकों के विनाश को उत्तेजित करती हैं। इसके अलावा, वे केवल ज्ञात प्रजातियों में से एक के साथ परिवर्तित इम्यूनोग्लोबुलिन को संश्लेषित करते हैं। जैसा कि ज्ञात है, सभी इम्यूनोग्लोबुलिन में तथाकथित प्रकाश श्रृंखला होती है। कभी-कभी प्लाज्मा कोशिकाएं केवल इसे छिड़कती हैं, और मूत्र में इस प्रकाश श्रृंखला को उत्सर्जित किया जाता है - बान्स-जोन्स का माइलोमा विकसित होता है।
सामान्य ग्लोबुलिन का स्तर लगातार घट रहा है, जिससे संक्रामक जटिलताओं के विकास की ओर अग्रसर होता है।
वैज्ञानिक इस बीमारी के वंशानुगत पूर्वाग्रह के बारे में सुनिश्चित हैं, क्योंकि यह अक्सर परिवार के अनुकूल है।
वर्गीकरण
बीमारी के स्थानीय और फैलाने वाले रूप हैं।
स्थानीय हो सकता है:
- हड्डी;
- vnekostnaya।
डिफ्यूज फॉर्म हो सकता है:
- एकाधिक फोकल (foci शरीर के विभिन्न हिस्सों में हैं, लेकिन अस्थि मज्जा प्रभावित नहीं है - 13% रोगियों में);
- 67% रोगियों में फैला हुआ फोकल (अस्थि मज्जा और अन्य अंगों में परिवर्तन);
- फैलता है (केवल अस्थि मज्जा को प्रभावित करता है - 20% रोगियों में)।
स्क्लेरोज़िंग (अस्थि मज्जा का cicatricial परिवर्तन), आंत (आंतरिक अंगों के परिवर्तन): रोगियों के 1% से कम रोग के विशेष रूपों की है।
बीमारी के किसी भी चरण में, माइलोमा कोशिकाएं रक्त में पाई जा सकती हैं, लेकिन यह बीमारी का अनिवार्य संकेत नहीं है।
रोग के लक्षण दो कारकों पर निर्भर करते हैं:
- प्लास्मोसाइट्स के ट्यूमर गुणा;
- इम्यूनोग्लोबुलिन द्वारा इन प्लास्मोसाइट्स का स्राव - एंटीबॉडी जैसा विशिष्ट प्रोटीन।
मायलोमा में बढ़ जाती है रक्त mielomatoznyh इम्युनोग्लोबुलिन एक साथ प्लाज्मा कोशिकाओं के सामान्य कार्य के अवरोध के कारण सामान्य इम्युनोग्लोबुलिन की एकाग्रता कम कर दिया। संशोधित कोशिकाएं आईजीजी (46% रोगियों में) या आईजीए (24% रोगियों में) जारी कर सकती हैं। ये रूप अभिव्यक्तियों में लगभग समान हैं।
लगभग 20% रोगियों में तथाकथित बान्स-जोन्स माइलोमा होता है, और 5% में आईजीडी होता है। इन दो रूपों का पालन किया जाता है। बान्स-जोन्स माइलोमा की विशिष्टता मूत्र में पैराप्रोटीन का महत्वपूर्ण अलगाव है, इसलिए रक्त में इम्यूनोग्लोबुलिन का स्तर सामान्य हो सकता है। यह निदान मुश्किल बनाता है।
1% मामलों में मायलोमा इम्यूनोग्लोबुलिन का उत्पादन नहीं करता है। इस मामले में, निदान में महत्वपूर्ण कठिनाइयां हैं, क्योंकि निदान की पुष्टि केवल अस्थि मज्जा का अध्ययन करते समय की जा सकती है, जहां प्लाज्मा कोशिकाओं की बढ़ी हुई सामग्री पाई जाती है।
अंत में, आईजीएम फॉर्म 4% रोगियों में पाया जाता है, जो लिम्फ नोड्स, प्लीहा के पैथोलॉजी के साथ संयुक्त होते हैं और वाल्डनस्ट्रॉम के मैक्रोग्लोबुलिनिया जैसा दिखता है। इस रूप की विशिष्टता धीमी प्रगति है, हड्डियों की महत्वहीन हार, उपचार के लिए अच्छी प्रतिक्रिया, रोगियों की लंबी जीवन प्रत्याशा।
कुल ट्यूमर आकार (ट्यूमर द्रव्यमान) के अनुसार, रोग के तीन प्रकारों को प्रतिष्ठित किया जाता है:
- ट्यूमर कोशिकाओं का द्रव्यमान 600 ग्राम से कम है: हीमोग्लोबिन 100 ग्राम / एल से ऊपर है, रक्त में कैल्शियम सामान्य सीमाओं के भीतर होता है, सामान्य रेडियोग्राफिक संकेत, माइलोमा पैराप्रोटीन का निम्न स्तर;
- 600 से 1200 ग्राम तक ट्यूमर द्रव्यमान: पहले और अंतिम चरणों के बीच संकेतक औसत;
- 1200 ग्राम से अधिक ट्यूमर द्रव्यमान: 85 ग्राम / एल से कम हीमोग्लोबिन, मानक के ऊपर रक्त में कैल्शियम, हड्डी के विनाश की प्रक्रिया को काफी महत्वपूर्ण रूप से व्यक्त किया जाता है, पैराप्रोटीन की उच्च सांद्रता।
प्रत्येक चरण में, उप-चरण ए (गुर्दे सामान्य रूप से काम करते हैं) और बी (गुर्दे की विफलता, रक्त में क्रिएटिनिन का स्तर बढ़ाना) अलग है।
यह वर्गीकरण रोगी की कीमोथेरेपी और विकिरण की तीव्रता को निर्धारित करने में मदद करता है।
रोग की पहचान को स्पष्ट करने के लिए, ट्यूमर वृद्धि की दर के आधार पर वर्गीकरण आवश्यक है:
- विकास का कोई नया फॉसी नहीं है;
- वर्षों में, नए foci धीरे-धीरे दिखाई देते हैं;
- ट्यूमर द्रव्यमान में वृद्धि चिकित्सा के बावजूद कुछ हफ्तों और महीनों के भीतर होती है।
लक्षण
वर्षों से, माइलोमा केवल रक्त में परिवर्तन के साथ ही हो सकता है, उदाहरण के लिए, ईएसआर में वृद्धि से।
धीरे-धीरे, संकेत हैं, जिनमें से एक संयोजन माइलोमा रोग का सुझाव देता है:
- हड्डियों में दर्द;
- वजन घटाने;
- बुखार;
- रक्त के विश्लेषण में प्रोप्रोटीनेमिया (प्रोटीन अंशों के अनुपात का उल्लंघन - बाद में एक तेज प्रावधान की ओर एल्बमिन्स और ग्लोबुलिन);
- एरिथ्रोसाइट अवसादन की दर में वृद्धि।
इसके अलावा, रोगी कमजोरी, जोड़ों और रीढ़ की हड्डी में दर्द, भूख की कमी और अक्सर शिकायत करते हैं।
बार-बार श्वास नलिका के संक्रमण - कि सामान्य इम्युनोग्लोबुलिन के उत्पादन के निषेध साथ जुड़ा हुआ है - एंटीबॉडी। जीभ, दिल, त्वचा और जोड़ों के घाव के साथ एमिलॉयडोसिस की संभावना अधिक है। रक्त के चिपचिपाहट में वृद्धि हुई है।
जब त्वचा की देखी paleness निर्धारित किया जाता है, बुखार, दर्द जब पसलियों, खोपड़ी, रीढ़ की हड्डी, जोड़ों पर उपयोग किया। विकास में कमी आई है। हड्डियों, और प्लीहा के विकृतियां हैं। गंभीर मामलों में, इसी तरह के अभिव्यक्तियों के साथ पुरानी गुर्दे की विफलता: नशा, त्वचा खुजली, edema, रक्तचाप में वृद्धि हुई।
निदान
 बढ़ी हुई ईएसआर लंबे समय तक बीमारी का एकमात्र संकेत हो सकती है।
बढ़ी हुई ईएसआर लंबे समय तक बीमारी का एकमात्र संकेत हो सकती है। सामान्य तौर पर, रक्त में काफी वृद्धि हुई एरिथ्रोसाइट अवसादन दर के विश्लेषण, ल्यूकोसाइट्स, विशेष रूप से न्यूट्रोफिल, monocytes की संख्या में वृद्धि के स्तर में कमी, प्लाज्मा कोशिकाओं का पता लगाया जा सकता है। इसके अलावा, हीमोग्लोबिन और लाल रक्त कोशिकाओं को कम करते हुए सामान्य रंग सूचकांक (normochromic एनीमिया) के संरक्षण। प्लेटलेट की संख्या भी कम हो सकती है।
यदि रक्त प्लाज्मा कोशिकाओं (इम्युनोग्लोबुलिन उत्पादन लिम्फोसाइटों) में पाया - इस मायलोमा की निशानी नहीं है, और वे एक स्वस्थ व्यक्ति में पता लगाया जा सकता है।
मूत्र के सामान्य विश्लेषण में, प्रोटीन और सिलेंडर पाए जाते हैं, एक अतिरिक्त अध्ययन बेन्स-जोन्स प्रोटीन निर्धारित कर सकता है। मूत्र में जटिलताओं के विकास के साथ खून कर रहे हैं (गुर्दे नकसीर में), ल्यूकोसाइट्स और बैक्टीरिया (मूत्र पथ के संक्रमण के लिए)।
गुर्दे के कार्य को निर्धारित करने के लिए, मूत्र विश्लेषण Zimnitsky के अनुसार निर्धारित किया जाता है, और दैनिक मूत्र प्रोटीन नुकसान निर्धारित किया जाता है।
रक्त के जैव रासायनिक विश्लेषण निर्धारित कर रहे हैं और प्रोटीन के खनिज चयापचय, साथ ही बिगड़ा गुर्दे समारोह के संकेतक के विकारों की एक किस्म में: वृद्धि हुई कुल प्रोटीन और गामा ग्लोब्युलिन, कैल्शियम, यूरिक एसिड, creatinine और यूरिया।
Myelogram (अस्थि मज्जा कबरा) में अधिक से अधिक 15% से प्लाज्मा मायलोमा कोशिकाओं संशोधित कोशिकाएं होती हैं, सामान्य hematopoietic कोशिकाओं इससे कम राशि में प्रस्तुत कर रहे हैं पता लगाया जा सकता। अस्थि मज्जा (इलीयुम विशेष trephine का उपयोग करने का हड्डी और अस्थि मज्जा के होते हैं जो लेने स्तंभ,) स्टर्नल पंचर (लैंसिंग उरोस्थि विशेष मोटी सुई) या trepanobiopsy द्वारा प्राप्त की है।
यदि रोगी के निम्नलिखित दो लक्षण हैं तो निदान विश्वसनीय माना जाता है:
- अस्थि मज्जा में माइलोसाइट्स की सामग्री 15% से अधिक है;
- trepanate में प्लाज्मा सेल घुसपैठ trepanobiopsy पर प्राप्त किया।
इन संकेतों का केवल एक ही हैं, निदान की पुष्टि करने निम्नलिखित परिवर्धन के सभी तीन की उपस्थिति की आवश्यकता है:
- रक्त और मूत्र में paraprotein;
- ऑस्टियोपोरोसिस या osteolysis सामान्यीकृत;
- रक्त में प्लाज्मा कोशिकाओं।
जब अस्थि मज्जा पंचर, रोगियों के 90-96% वहाँ एक अतिरिक्त प्रचार पैटर्न मायलोमा कोशिकाओं (mielomnokletochnaya प्रसार) है। हालांकि, के साथ इन परिवर्तनों का केन्द्र घावों नहीं हो सकता। नतीजतन, अस्थि मज्जा के तरीके के सामान्य निदान को अलग नहीं करता।
बाहर किया खोपड़ी, पसलियां और रीढ़ की हड्डी के एक्स-रे परीक्षा। इन हड्डियों में अक्सर एकाधिक myeloma में परिवर्तन का पता लगाने। रेडियोग्राफिक लक्षण सामान्यीकृत अस्थि मज्जा घावों में अनुपस्थित हो सकती है। अन्य मामलों में, ऑस्टियोपोरोसिस (अस्थि खनिज घनत्व ऊतकों की कमी), osteolysis (हड्डी घोलने), osteosclerosis (मोटा होना और हड्डियों के ढांचे की हानि), रोग भंग, और विशेषता द्वारा निर्धारित में हड्डी विनाश के फोकी "मुहर लगी"।
इसके अलावा, निम्नलिखित पढ़ाई सौंपा जा सकता है:
- संदिग्ध केंद्रीय तंत्रिका तंत्र के नुकसान के लिए काठ का पंचर;
- आंतरिक अंगों, विशेष रूप से गुर्दे की अल्ट्रासाउंड परीक्षा;
- सर्पिल गणना टोमोग्राफी, जो मायलोमा की जेब को खोजने के लिए अनुमति देता है;
- जिसमें चुंबकीय अनुनाद इमेजिंग ट्यूमर और आसपास के ऊतकों की एक विस्तृत तीन आयामी चित्र का निर्माण होता है;
- विद्युतहृद्लेख amyloidosis में दिल ताल विकारों की पहचान करने के लिए;
- पता लगाने के लिए त्वचा या श्लैष्मिक बायोप्सी उसमें जमा paraproteins।
एकाधिक myeloma में आयोडीन युक्त विपरीत नहीं किया जा सकता क्योंकि यह स्थायी रूप इन रोगियों में गुर्दे को नुकसान पहुंचा सकता, paraproteins साथ एक अघुलनशील परिसर में एकजुट।
विभेदक निदान ऑस्टियोपोरोसिस के साथ जुड़े शर्तों के रूप में, लिंफोमा, अस्थिमज्जा का प्रदाह साथ बिताने के रूप में अच्छी तरह:
- उम्र बढ़ने;
- रजोनिवृत्ति;
- मेटास्टेटिक प्रोस्टेट कैंसर;
- हड्डी मेटास्टेसिस के साथ।
इलाज
 बाधित करने के लिए वृद्धि और एकाधिक myeloma के साथ रोगियों में ट्यूमर कोशिकाओं के गुणन रसायन चिकित्सा द्वारा नियुक्त कर रहे हैं।
बाधित करने के लिए वृद्धि और एकाधिक myeloma के साथ रोगियों में ट्यूमर कोशिकाओं के गुणन रसायन चिकित्सा द्वारा नियुक्त कर रहे हैं। मायलोमा रोगियों के प्रारंभिक चरण की पहचान करके केवल ट्यूमर मास के विकास के दौरान शुरू गहन उपचार मनाया गया।
उपचार के तरीके:
- अस्थि मज्जा प्रत्यारोपण (बुजुर्गों में, गंभीर जटिलताओं के जोखिम के साथ जुड़ा हुआ है, तो शायद ही कभी किया जाता है, हालांकि विधि यह संभव एक पूर्ण इलाज प्राप्त करने के लिए बनाता है);
- रसायन चिकित्सा - दवाएं हैं, जो ट्यूमर कोशिकाओं के प्रसार को दबाने का उपयोग;
- रीढ़ की हड्डी को संपीड़ित करने वाले बड़े नोड्स का विकिरण उपचार या मुख्य रूप से उच्च खुराक में फ्रैक्चर का खतरा पैदा करना;
- कीमोथेरेपी नियुक्त उपचय स्टेरॉयड, कैल्सीटोनिन, विटामिन डी, बिसफ़ॉस्फ़ोनेट्स, अस्थि ऊतक पुनः का एक कोर्स करने के बाद;
- संक्रामक जटिलताओं के लिए एंटीबायोटिक्स;
- गुर्दे की विफलता का उपचार;
- फ्रैक्चर का शल्य चिकित्सा उपचार;
- गंभीर एनीमिया में रक्त और उसके घटकों का संचरण (60-70 ग्राम / एल से नीचे हीमोग्लोबिन स्तर);
- इस रोगी के लिए चिकित्सकीय शारीरिक गतिविधि और शारीरिक व्यायाम संभव है।
गुर्दे की विफलता का थेरेपी, माइलोमा की सबसे लगातार जटिलता:
- आहार में प्रोटीन प्रतिबंध;
- प्रचुर मात्रा में पीने;
- मूत्रल;
- रक्त जो क्रिएटिनिन के स्तर को कम करता है;
- chelators;
- सत्र;
- गुर्दा प्रत्यारोपण
रोग का प्रोफिलैक्सिस विकसित नहीं हुआ है।
जटिलताओं और निदान
माइलोमा के साथ, निम्नलिखित जटिलताओं संभव हैं:
- उनके विनाश के कारण हड्डियों के फ्रैक्चर;
- प्रासंगिक अंगों के कार्य के उल्लंघन के साथ एक बड़े ट्यूमर नोड के साथ रीढ़ की हड्डी का संपीड़न;
- निमोनिया, पायलोनेफ्राइटिस और अन्य संक्रामक जटिलताओं, जो मरीजों की मौत का सीधा कारण हैं;
- एनीमिया और खून बह रहा है, रक्तस्रावी सिंड्रोम तक, और पेट, आंत, गर्भाशय, नाक से खून बह रहा;
- paraproteinemic कोमा - अपने संसेचन मायलोमा इम्युनोग्लोबुलिन की वजह से मस्तिष्क समारोह के अपरिवर्तनीय विनाश;
- पुरानी गुर्दे की विफलता।
बीमारी के शुरुआती चरण में, अगर ट्यूमर नहीं बढ़ता है, तो जीवन प्रत्याशा को वर्षों से मापा जा सकता है। विकास, मायलोमा शुरू हुआ तो भी समय पर उपचार की पृष्ठभूमि में, औसत उत्तरजीविता समय (10 वर्ष करने के लिए कुछ ही महीनों से) 2-2.5 साल है।
किस डॉक्टर को आवेदन करना है
अक्सर मायलोमा रक्त परीक्षण के अध्ययन में चिकित्सक शामिल है, लेकिन सामान्य रूप में इस रोग दूर हो जाती है Hematologist। इसके अलावा यह से, (कम से भंग) शामिल आर्थोपेडिक आघात रोगी किडनी रोग विशेषज्ञ के उपचार में जटिलताओं के विकास (वृक्क असफलता में), फुफ्फुसीय रोग विशेषज्ञ (निमोनिया), न्यूरोलॉजिस्ट (तंत्रिका तंत्र के घावों) के साथ।